 对照组, 各40例。对照组给予日常饮食无额外营养补充, 观察组患者给予口服营养补充, 观察两组患者放化疗前后1周内的血红蛋白(Hb)、白蛋白(ALB)、淋巴细胞计数(LYM)、体质量指数(BMI)变化。结果 放疗后两组各指标均有明显的下降, 且对照组Hb、LYM、 BMI下降较观察组明显(P<0.05);对照组放疗后体重下降(5.45±2.32)%及营养风险发生率70.00%高于观察组的(2.34±2.11)%、47.50%, 差异有统计学意义(P<0.05)。结论 口服营养补充能降低Hb、LYM、 BMI下降指数, 减少患者体重下降和营养风险的发生, 是方便经济且有效的肠内营养支持方法, 值得临床推广。
对照组, 各40例。对照组给予日常饮食无额外营养补充, 观察组患者给予口服营养补充, 观察两组患者放化疗前后1周内的血红蛋白(Hb)、白蛋白(ALB)、淋巴细胞计数(LYM)、体质量指数(BMI)变化。结果 放疗后两组各指标均有明显的下降, 且对照组Hb、LYM、 BMI下降较观察组明显(P<0.05);对照组放疗后体重下降(5.45±2.32)%及营养风险发生率70.00%高于观察组的(2.34±2.11)%、47.50%, 差异有统计学意义(P<0.05)。结论 口服营养补充能降低Hb、LYM、 BMI下降指数, 减少患者体重下降和营养风险的发生, 是方便经济且有效的肠内营养支持方法, 值得临床推广。
【关键词】 口服;营养补充;鼻咽癌;放化疗
DOI:10.14163/j.cnki.11-5547/r.2017.04.083
鼻咽癌(nasopharyngeal carcinoma, NPC)是我国南方常见的一种恶性肿瘤[1], 其发病率是耳鼻喉科恶性肿瘤的首位, 占头颈部恶性肿瘤60%[2], 由于鼻咽癌肿瘤位于面部深部, 解剖位置深且狭小、隐蔽, 与颅底相近, 重要血管和神经较多, 外科手术切除困难, 放化疗是临床上治疗鼻咽癌的首选治疗方案[3], 在有效杀死肿瘤细胞的同时对正常细胞也造成伤害, 引起患者发生不同的并发症, 营养失调是其常见的并发症之一[4], 由于患者吞咽困难和疼痛、抑郁等不良情绪导致患者营养状况更差, 导致患者住院时间的延长、抗肿瘤治疗敏感性降低、并发症的增加、治疗费用增加及生活和生存质量的下降[5], 故应重视头颈部肿瘤患者的治疗和营养状况, 本次作者对口服营养补充对鼻咽癌放化疗患者作用进行研究, 旨在为今后制定营养支持治疗鼻咽癌的方案提供可靠的临床依据, 现将其研究结果报告如下。
1 资料与方法
1. 1 一般资料 选取本院2016年7~12月期间肿瘤科收治的鼻咽癌患者80例作为研究对象。纳入标准:根据患者临床症状、病史、体征、影像学检查、组织学和免疫组化检查确诊为鼻咽未分化非角化性癌;拟行放化疗进行治疗;体重下降<10%;饮食量下降, 但大于目标喂养量60%;放疗前营养风险筛查2002(NRS2002)评分均<3分;可以理解本次研究目的及不良反应, 患者或患者家属对本次研究知情并签署知情同意书。排除标准:严重营养不良患者(体重下降>10%、血蛋白<30 g/L、BMI<18.5 kg/m2);患有严重心、脑、肾、肝等重要脏器功能障碍;伴发感染相关性发热;对本次使用口服营养补充成分过敏或不耐受者。根据AJCC鼻咽癌分期标准, Ⅰ期2例, Ⅱ期13例, Ⅲ期32例, Ⅳ期33例, 所有患者均接受根治性强调放疗, 鼻咽靶区的剂量为66~75 Gy,
放疗疗程平均时间为47 d, 采用随机数字表法、平行法将所有患者分成观察组和对照组, 各40例。观察组男26, 女14例, 年龄30~70岁, 平均年龄(46.35±9.43)岁, 平均照射剂量(69.45±2.34)Gy, 新辅助化疗22例, 同期化疗18例, 25例放疗>47 d;15例放疗<47 d;对照组男25, 女15例, 年龄30~70岁, 平均年龄(46.47±9.32)岁, 平均照射剂量(69.56±2.34)Gy, 新辅助化疗23例, 同期化疗17例, 23例放疗>47 d, 17例放疗<47 d。两组患者在年龄、性别、照射剂量等一般临床资料比较, 差异无统计学意义(P>0.05), 具有可比性。
1. 2 方法 对照组给予日常饮食无额外营养补充, 观察组患者给予口服营养补充, 参照肿瘤患者营养指南设定观察组患者营养支持目标能量30~35 kcal/(kg·d), 蛋白质1.5~2.0 g/(kg·d), 碳水化合物3.0~4.0 g/(kg·d), 脂肪1.0~1.5 g/(kg·d), 液体30~40 ml/(kg·d), 每天对患者日常饮食产生的热量和各种营养素的含量进行统计, 对所差能量和营养给予安素(美国雅培制药有限公司, 进口药品注册标准JX20020340, 批准文号H20130320, 剂型:粉剂, 剂量:400 g/听, 每次用量55.8 g)进行补充。
1. 3 观察指标 观察两组患者放化疗前后1周内的Hb、ALB、LYM、BMI变化, 计算体重下降百分比及营养风险发生率。
1. 4 统计学方法 采用SPSS19.0统计学软件处理数据。计量资料以均数±标准差( x-±s)表示, 若数据符合正态分布则采用t检验, 若数据不符合正态分布则采用中位数、级差表示行秩和检验;计数资料以率(%)表示, 采用χ2检验。P<0.05表示差异有统计学意义。
2 结果
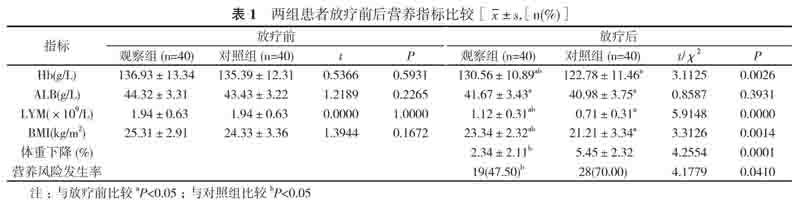
两组患者治疗前两组患者Hb、ALB、LYM、BMI营养指标比较, 差异无统计学意义(P>0.05), 放疗后各指标均有明显的下降, 差异有统计学意义(P<0.05), 且对照组Hb、LYM、 BMI下降较观察组明显(P<0.05);对照组放疗后体重下降及营养风险发生率高于观察组, 差异有统计学意义(P<0.05)。见表1。
3 讨论
肿瘤患者营养需求高于正常人群需求量[6], 包括患者日常基本营养的需求、肿瘤生长、感染和平血、及治疗均加大了患者营养的需求量, 由于在放化疗过程中患者厭食和偏食及忌口、心理因素、手术治疗、放化疗治疗和疾病本身等因素而导致患者摄入量不足或进一步下降, 而逐渐出现营养不良或加重营养不良发生, 部分患者营养不足或恶液质而发生其他并发症, 影响治疗计划和治疗效果[7-9], 由于鼻咽癌放化疗的治疗, 导致患者进食和吸收显著减少, 进而增加了患者营养不良状况的发生及营养不良情况的加重[10-12], 影响患者免疫功能和治疗效果及预后, 降低和患者生存质量和生活质量, 故合理的营养支持干预对鼻咽癌的治疗和预后有着重要的意义。
营养补充是肿瘤治疗的重要部分, 理想的营养补充应基于准确评估患者营养状况, 本文采用NRS2002[13, 14]对此次研究患者进行营养风险的筛查, 预测营养风险同时可动态判断患者营养状况的变化并及时的反馈, 胃营养补充方案的提供可靠依据, 口服营养补充是经口摄入一般食品外口服营养补充, 达到增加患者能量和营养素摄入量的目的, 方便经济且易于患者接受[15]。本次研究结果显示, 两组放疗后各指标均有明显的下降, 且对照组Hb、LYM、 BMI下降较观察组明显(P<0.05);对照组放疗后体重下降(5.45±2.32)%及营养风险发生率70.00%高于观察组的(2.34±2.11)%、47.50%, 差异有统计学意义(P<0.05)。
综上所述, 口服营养补充能降低Hb、LYM、 BMI下降指数, 减少患者体重下降和营养风险的发生, 是方便经济且有效的肠内营养支持方法, 值得临床推广。
参考文献
[1]赖晓明, 黄小梅, 温盛瑛, 等.口服营养补充在鼻咽癌患者放疗中的应用.医学信息, 2016, 29(28):157-158.
[2]苏端玉, 侯如蓉.口服营养支持在鼻咽癌放疗患者中的临床研究.中国现代医生, 2016, 54(26):73-77.
[3]沈梅竹, 龙国贤, 孙伟, 等.鼻咽癌患者营养状态变化调查.内科急危重症杂志, 2015, 21(5):348-351.
[4]曾满萍, 侯英兰, 陈庆丽, 等.早期系统营养干预对鼻咽癌患者放化疗毒副反应的影响.海南医学, 2013, 24(4):480-482.
[5]黄冰.鼻咽癌患者放化疗期间营养状况及临床护理干预.长江大学学报(自科版), 2013, 10(36):69-70, 73.
[6]曹远东, 孙新臣, 唐心宇, 等.全程营养支持治疗对鼻咽癌急性放疗反应及治疗依从性的影响.临床肿瘤学杂志, 2016, 21(4):349-352.
[7]韩东景, 杨峥, 赵楠, 等.鼻咽癌放疗患者营养状况及营养干预的临床观察.中华肿瘤防治杂志, 2013, 20(10):786-789.
[8]邢燕, 张健, 张含凤, 等. 两种营养方式在鼻咽癌放疗患者营养干预中的对比研究. 预防医学情报杂志, 2016, 32(4):390-394.
[9]韩忠秀, 唐忠敏, 周小梅, 等. 饮食干预对鼻咽癌同期放化疗患者营养状况的影响. 蛇志, 2016, 28(1):57-58.
[10]常鑫, 陈丽君, 陈英, 等. 鼻咽癌同期放化疗患者营养不良综合护理干预的研究. 广西医学, 2014(10):1484-1486.
[11]侯威, 侯雪, 马利新, 等. 早期营养干预对鼻咽癌患者放化疗后预后的影响. 中国实验诊断学, 2016(1):50-52.
[12]陈柳云, 郅丽, 韦运杰, 等.鼻咽癌患者营养状况及营养干预现状.内蒙古中医药, 2014, 33(26):102-103.
[13]惠博雅.两种营养方式在鼻咽癌放疗患者营养干预中的应用比较.中国卫生标准管理, 2016, 7(16):6-7.
[14]韋燕. 鼻咽癌患者的营养状况及营养干预. 医学综述, 2013, 19(10):1771-1773.
[15]黄牵娣. 鼻咽癌放化疗患者营养干预效果观察. 中国误诊学杂志, 2012, 12(14):3599-3600.